De opleiding psychiatrie: 10 jaar vooruit
Achtergrond Opleiden is vooruitkijken. Tegen de achtergrond van maatschappelijke, technologische en wetenschappelijke ontwikkelingen anticipeert de psychiatrieopleiding op veranderingen in de zorg en de rol van de psychiater hierin.
Doel Het schetsen van verwachte ontwikkelingen in de opleiding tot psychiater de komende tien jaar.
Methode Literatuurstudie en extrapolatie van (inter)nationale plannen aangaande medisch-specialistische vervolgopleidingen.
Resultaten De komende tien jaar zal de focus naar verwachting liggen op: een nieuwe balans tussen generalisme-specialisme en meer interdisciplinair leren, meer aandacht voor duurzame inzetbaarheid (‘leven lang leren’, psychologische veiligheid en professionele balans), wetenschappelijke vorming gericht op translatie en pluriformiteit, en toenemende internationale samenwerking.
Conclusie In de nieuwe (inter)nationale opleidingsplannen probeert men psychiaters in opleiding beter voor te bereiden om een antwoord te vinden op de maatschappelijke toegenomen vraag naar ggz terwijl ze zelf duurzaam inzetbaar blijven. De nadruk ligt daarbij op adaptieve vermogens.
Opleiden is vooruitkijken. Tussen start en einde van een opleiding tot psychiater zit ongeveer een half decennium. Hoe kunnen artsen in opleiding tot psychiater (aiossen) in die tijd het beste voorbereid worden op carrières die drie decennia of meer overspannen? In Nederland wordt het landelijk opleidingsplan gemiddeld elke 7-10 jaar aangepast om ervoor te zorgen dat de opleiding in lijn blijft met te verwachten ontwikkelingen in het vak. Het huidige opleidingsplan ‘De Psychiater’ is nu ruim vier jaar in werking en bevat een aantal belangrijke vernieuwingen:
– de invoering van de EPA-systematiek (entrustable professional activities) waarbij men de opleiding indeelt in cruciale professionele activiteiten waarvoor competenties geleerd en getoetst worden;
– meer nadruk op het levensloopperspectief vanwege het vroege ontstaan en de persistentie van veel psychiatrische klachten;
– de introductie van de leerlijnen sociaal-maatschappelijke betrokkenheid en professionaliteit om artsen beter voor te bereiden op de snel veranderende context van zorg en samenleving.1
Kijken we tien jaar vooruit, dan verwachten we dat er, nog meer dan voorheen, een beroep gedaan zal worden op het adaptatievermogen van de psychiater.2 Maatschappelijke, wetenschappelijke en technologische ontwikkelingen volgen elkaar in hoog tempo op en vragen om aanpassingen in de zorg en de aard en inzet van de expertise van de psychiater in een complex zorglandschap. De psychiater zal voortdurend moeten blijven bijleren om op deze ontwikkelingen in te kunnen spelen en zal in toenemende mate de eigen expertise moeten kunnen integreren met andere perspectieven. Tegelijkertijd zijn er zorgen over de duurzame inzetbaarheid van met name jonge zorgprofessionals en kampt een substantieel deel van de psychiaters in opleiding met overbelastingsklachten.3,4 Met nieuwe generaties verschuiven verwachtingen, behoeften en ambities wat betreft een carrière in de (g)gz.
In reactie op deze ontwikkelingen liggen er plannen op nationale vergadertafels om de medisch-specialistische vervolgopleidingen te herstructureren. De opleiding wordt minder een vast curriculum waarin artsen alle competenties verwerven en meer een fase in het leven van de professionals waarin zij de basis leggen voor een leven lang leren. Specialistische vervolgopleidingen worden weer méér generalistisch en bieden flexibelere ontwikkelmogelijkheden voor jonge dokters. Van opleiders en opleidingsinstellingen wordt óók een lerend aanpassingsvermogen verwacht. Nieuwe toetsingskaders voor opleidingsvisitatie en (inter)nationale ontwikkelingen op het gebied van opleidings- en onderwijsmethodes moeten hieraan gaan bijdragen.
In dit overzichtsartikel schetsen we de invloed van een aantal van deze ontwikkelingen en uitdagingen voor de opleiding psychiatrie in Nederland voor de komende tien jaar.
De medisch-specialistische opleidingen over 10 jaar: nieuwe balans tussen generalisme en specialisme
We zien op dit moment aan nationale vergadertafels de contouren ontstaan van een ontwikkeling in de richting van meer generalisme.
De jonge basisarts heeft keuzestress betreffende de vervolgcarrière, vindt leren in het algemene ziekenhuis weinig aantrekkelijk en stelt andere eisen aan de werk-privébalans. Daarnaast vraagt de toenemende multimorbiditeit bij de ouder wordende populatie om een integratieve generalistische blik, terwijl men nu vooral gericht is op het ontwikkelen van superspecialismen.
In 2023 heeft de Federatie Medisch Specialisten (FMS) in opdracht van de Raad Opleidingen een adviesrapport gepresenteerd over de structurele doorontwikkeling van alle medisch-specialistische vervolgopleidingen (MSVO).5,6
In het voorgestelde opleidingsmodel van de FMS (zie figuur 1) richt de basisfase zich op ‘leren dokteren’, waarin een verkenning volgt binnen de beschouwende, ondersteunende en snijdende specialisaties, intra- en extramuraal. Dit levert een arts-generalist op die zich bekwaam voelt in de acute dienst en in staat is tot behandelen van veelvoorkomende aandoeningen. Competenties worden getoetst via de EPA-structuur. De toekomstige arts psychiatrie is hierdoor beter geschoold in somatiek.
Figuur 1. Voorgestelde opleidingsstructuur van medisch-specialistische vervolgopleidingen volgens het Advies Opleidingsstructuur van de FMS5,6
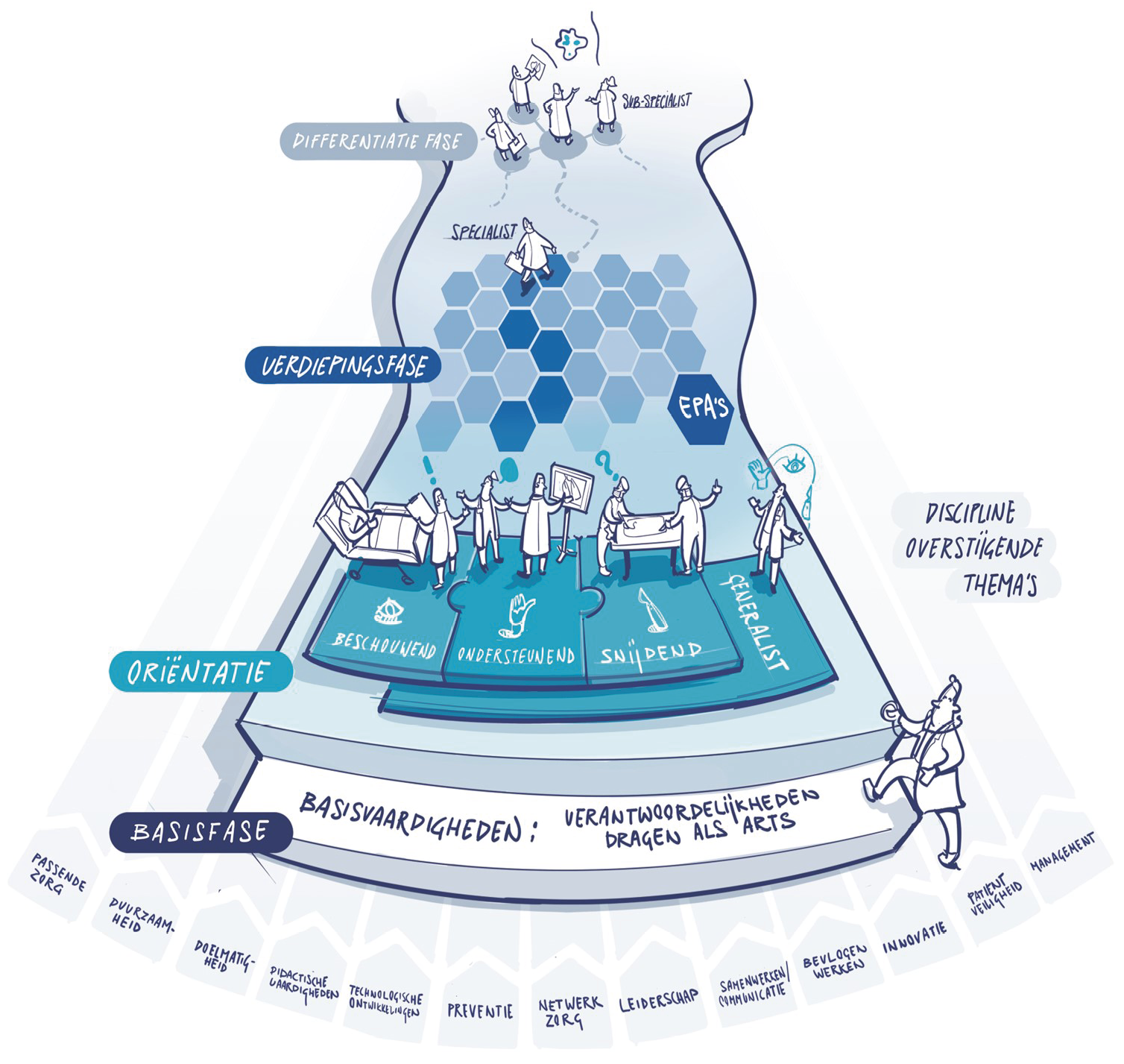
In de verdiepingsfase wordt de identiteit van de arts als specialist-generalist gevormd. Er wordt samen opgeleid met aanpalende medische specialisaties zoals neurologie of kindergeneeskunde om zogenaamde silovorming te voorkomen. Voor de psychiatrie valt ook interdisciplinair opleiden met de psychologische en verpleegkundige vervolgopleiding te overwegen.7 De specialist-generalist kan zich verder ontwikkelen in de differentiatiefase. Deze ‘sub’-specialisatie kan direct aansluitend plaatsvinden, of na enkele jaren werkervaring. Dit laatste past binnen het concept van ‘een levenslang leren’ en komt tegemoet aan de wens om juist in deze levensfase meer tijd aan gezinsvorming te kunnen besteden. Dit opleidingsmodel moet leiden tot breed inzetbare artsen met een vakinhoudelijke verdieping. In het kader van netwerkgeneeskunde is in elke fase het uitvoeren van consulten aan medezorgprofessionals belangrijk.
Het is vooralsnog onduidelijk hoe de psychiatrieopleiding in deze voorstellen gepositioneerd wordt. Het huidige opleidingsplan ‘De Psychiater’ start reeds met een generalistische basisfase en biedt vervolgens mogelijkheden voor profilering in verschillende deelgebieden (‘sub’-specialistische differentiatie), die kan doorlopen na afronden van de opleiding. In het vervolgproject ‘Ruimte voor opleiden’, looptijd 2025-2028, wordt het opleidingsmodel van de FMS onder andere door het Concilium van de Nederlandse Vereniging voor Psychiatrie (NVvP) verder uitgewerkt.
Kwaliteitstoetsing over 10 jaar: veiligheid, minder administratie en doorontwikkeling van praktijkeisen
Het toezicht op opleidingen vindt plaats in een juridisch kader dat de samenleving heeft bedacht en oplegt om de opleiding tot medisch specialist te legitimeren.8 Op landelijk niveau wordt de komende jaren gewerkt aan diverse ontwikkelingen. Twee ontwikkelingen betreffen de verantwoording van de opleiding als geheel: het meer inzetten op psychologische veiligheid en het terugdringen van (overbodige) administratie. Een derde ontwikkeling betreft het blijven actualiseren en stroomlijnen van praktijkeisen en de toetsing daarvan.
Meer nadruk op psychologische veiligheid binnen het gehele opleidingsklimaat betekent: vrijuit en constructief kunnen spreken, zowel qua nieuwe ideeën als het bespreken en leren van fouten, zonder dat daarop negatieve beoordelingen volgen.9 Psychologische veiligheid wordt essentieel geacht voor organisaties waarin ontwikkeling en innovatie centraal staan. Deze visie op psychologische veiligheid staat inmiddels centraal in de medisch-specialistische opleidingseisen. Zo trekken de leden van de opleidingsgroep en de aiossen sámen op en houden elkaar bij de les. Psychologische veiligheid wordt ondersteund door zaken als docentprofessionalisering en helder beschreven escalatieprocedures. Bovenal vergt deze veiligheid een goed samenspel tussen de juridische kaders en de couleur locale, inhoud en cultuur van de opleiding. Overigens is veiligheid gewenst voor álle actoren in de opleiding: aiossen, supervisoren én opleiders.
In het toezicht op de opleidingen zal die veiligheid ook gestalte krijgen. De topzware administratieve verantwoording wordt teruggebracht tot hooguit een kwart van de oorspronkelijke verplichtingen. Opleidingen kunnen volstaan met landelijke opleidingsplannen en enkele gestandaardiseerde documenten met marginale ruimte voor lokale of regionale invulling. In systemisch opzicht moet afname van ‘wantrouwen’ in het toezicht ook doorwerken in de kwaliteit van de opleiding zélf, met ruimte voor ontwikkeling en diversiteit.
Een ander ontwikkelpunt betreft de reeds genoemde EPA’s. Het gaat hier om toetsbare specialistische activiteiten die complementair zijn aan de CanMEDS-competenties zoals die internationaal gangbaar zijn. De inzet van EPA’s heeft een Nederlandse oorsprong, maar vindt internationaal navolging. Nederlandse specialistische opleidingsregels stellen EPA’s verplicht.10 In de praktijk is toezicht op het examineren van de EPA’s administratief niet eenvoudig, terwijl aiossen zich met regelmaat grote zorgen maken over de afstempeling van EPA’s. De NVvP evalueert en actualiseert de set EPA’s regelmatig. Zo zijn er nieuwe EPA’s denkbaar op het gebied van ‘werk-privébalans’ (een voorstel door aiossen), alsook op gebied van ‘ethische en existentiële vragen’.
Ook de toetsing van EPA’s behoeft ruimte voor ontwikkeling en experiment. Een voldoende voor een stage zou bijvoorbeeld meteen een voldoende voor daar te behalen EPA’s mogen betekenen. Op dezelfde manier zouden erkenningen (‘profilering’: een interne aantekening binnen de NVvP) tot kinder- en jeugdpsychiater of ouderenpsychiater vanuit de EPA-systematiek nader gestroomlijnd mogen worden.
Wetenschappelijke vorming over 10 jaar: meer aandacht voor pluriformiteit en translatie
Wetenschappelijke vorming is een kernaspect van de opleiding psychiatrie. De afgelopen jaren zien we een verschuiving in de wetenschapsopvatting in het veld. Dit vraagt om andere accenten in de opleiding.
In de ‘decade of the brain’ (1990-2000) beloofden neurowetenschappers, genetici en biologische psychiaters dat binnen enkele decennia de oorzaak en de behandeling van de meeste psychiatrische aandoeningen bekend zouden zijn. Die belofte kwam niet uit. Het bleek een ongelofelijk taai probleem om bevindingen in de neurowetenschappen en de genetica, die binnen het veld zelf interessant en relevant bleken, een klinisch relevante vertaling te geven. Er bestond een simplistische kijk op het ‘translatie’-vraagstuk (translatie van wetenschap naar praktijk), en dit simplisme werkte op allerlei terreinen door. Denk aan het verkeerd gebruiken van classificatiesystemen, de verwaarlozing van de risico’s van medicalisering en het onvoldoende verdisconteren van de context in het ontstaan en voortbestaan van klachten.
Als reactie hierop is er momenteel een omslag gaande waardoor we – niet alleen in theorie, maar ook in de praktijk van onderzoek en zorg – psychiatrische stoornissen als ontregeling van een complex systeem gaan zien, meer aandacht besteden aan positieve gezondheid en ‘transdiagnostisch’ leren denken.11,12 Het is moeilijk te voorspellen hoe het verder zal gaan de komende 10 jaar. Het meest waarschijnlijk lijkt het dat er geen ‘unified framework’ voor het begrijpen van psychiatrische stoornissen zal ontstaan. Tegelijk zal de richting van het vak wel veranderen als gevolg van genoemde tendensen.13
Het translatievraagstuk blijkt in de klinische praktijk een relevantievraagstuk te zijn: kennis kan valide en reproduceerbaar zijn in een wetenschappelijke context, maar steeds zal in de gebruikerspraktijk moeten worden bepaald hoe relevant die kennis is in de context van de patiënt.14 Dat vraagt om een brede, context-sensitieve en veelzijdig geïnformeerde blik. Vermoedelijk zal AI een steeds grotere rol gaan spelen om de clinicus te ondersteunen in het toepassen van wetenschappelijke kennis in de klinische praktijk en het genereren van n=1-data samen met de patiënt.15 Tegelijk blijft er een rol voor de meer traditionele wetenschap die gericht is op evidencebased interventies geschikt voor precies gedefinieerde doelgroepen. In dit verband valt vooral een grotere rol van neurotechnologisch en neurofarmacologisch onderzoek te verwachten, in lijn met ontwikkelingen die nu al plaatsvinden. Denk aan diepe hersenstimulatie, repetitieve transcraniële magnetische hersenstimulatie, en behandeling met psychedelica als esketamine of psilocybine.
Het hier geschetste translatie- en relevantievraagstuk zal naar verwachting meer aandacht gaan krijgen in de opleiding. De PICO-methodiek (patient, intervention, check en outcome) zoals we die kennen in de opleiding is een startpunt en AI biedt interessante mogelijkheden om dit efficiënter en effectiever in de praktijk te brengen. Maar er is een breder wetenschappelijk bewustzijn nodig om beschikbaar bewijs te plaatsen in de complexiteit van de concrete zorgpraktijk en op een zinvolle manier te integreren met andere perspectieven – niet in de laatste plaats het perspectief van de patiënt. Dit vraagt om (geestes)wetenschappelijke vorming met aandacht voor thema’s als diversiteit (kennis moet recht doen en relevant zijn voor minderheden), epistemische (on)rechtvaardigheid (kennis mag niet leiden tot uitsluiting en andere vormen van sociaal onrecht) en de rol van ervaringskennis (als zelfstandige bron van kennis).
Dit is niet iets wat met een paar afzonderlijke onderwijsmodules in de opleiding verwerkt kan worden. Deze vorming vraagt om een geïntegreerde aanpak en een doorlopend leerproces. In plaats van (nog) meer kennis- en praktijkonderwijs vraagt het om andere accenten ín het onderwijs. Aandacht voor translatie en pluriformiteit van kennisperspectieven zou als vast onderdeel ingebouwd kunnen worden in bestaand (praktijk)onderwijs, zodat aiossen deze aspecten als vanzelfsprekend elementen gaan leren beschouwen van de wetenschap en praktijk van patiëntenzorg.
Het onderwijs over 10 jaar: nationale en internationale netwerken
Om het ‘leven lang leren’ te bevorderen, zijn andere onderwijsmethodes nodig die het actieve en zelfsturende leren tijdens de opleiding nog meer stimuleren. Ontwikkeling hiervan zal naar verwachting steeds meer in bredere (inter)nationale opleidingsnetwerken plaatsvinden. In Nederland heeft de NVvP een coördinerende rol op zich genomen voor een landelijk onderwijscurriculum en dit aangepast aan nieuwe versies van het opleidingsplan. De verwachting is dat dit curriculum de komende jaren zal worden aangevuld met verdiepend keuzeonderwijs, waarbij mogelijk ook de brug geslagen wordt met bij- en nascholing voor psychiaters. Een aantal thema’s lenen zich bij uitstek ook voor disciplineoverstijgend onderwijs. Naast de al genoemde wetenschappelijke vorming valt ook te denken aan preventie, e-health, veiligheid, inclusiviteit, duurzaamheid, professionaliteit en leiderschap.
De secties psychiatrie en kinder- en jeugdpsychiatrie van de UEMS (Union Européenne des Médecins Specialistes) werken internationale kaders uit waar nationale opleidingen zich op kunnen baseren.16 Een blik op de recentste versies toont een profielschets van de psychiater die aansluit bij de al geschetste ontwikkelingen: een goede balans tussen zorg voor ernstig zieke patiënten en preventie, translatie van innovatie en wetenschappelijk onderzoek naar de praktijk, doorontwikkeling van de consultatieve rol in het zorgnetwerk mét inzet van psychotherapeutische vaardigheden, en aandacht voor professionele vorming en leiderschap met een focus op doelmatige, betaalbare zorg en duurzame inzetbaarheid.
Wat de onderwijskundige methodes betreft, worden specifiek voor aiossen steeds vaker internationale onlinebijscholingsbijeenkomsten georganiseerd die aiossen kunnen volgen in aanvulling op of in plaats van landelijk onderwijs of (inter)nationale congressen. Er zijn plannen om onderwijsmateriaal dat nationaal en regionaal wordt gebruikt internationaal uit te wisselen.17,18 Nieuwe methodes die tijdens de opleiding worden gebruikt zoals simulatietechnieken of aanpassingen in het werkplekleren kunnen in toenemende mate bouwen op groeiende onderwijskundige kennis.19,20 Onderzoek naar leren en ontwikkeling van medisch specialisten richt zich daarbij op de vraag wat het beste werkt voor wie en in welke context. Internationaal samenwerken geeft hierbij voordelen door schaalvergroting.21
Internationale samenwerking hoeft zich niet te beperken tot het leren van aiossen, maar kan worden uitgebreid naar de ontwikkeling van docenten, supervisoren en opleiders. De verschillen in praktijkvoering en organisatie van zorg en opleiding in de psychiatrie bieden door het transculturele leren extra kansen voor verrijking.22,23 Het past de opleiding tot psychiater bij uitstek om te leren van, met en over elkaar, ook in internationaal verband.
Conclusie
In opleidingsplannen en -kaders probeert men te anticiperen op ontwikkelingen in het vak. Voor de komende tien jaar is de verwachting dat een nieuwe balans gevonden wordt tussen generalistisch en specialistisch opleiden, waarbij interdisciplinair en ‘transdiagnostisch’ leren, meer flexibiliteit in profilering in subspecialismen en samenwerken in lerende netwerken tot over de nationale grenzen heen, steeds meer nadruk krijgen. Met een focus in kwaliteitstoetsing op veiligheid en vermindering van de administratieve lasten voor alle actoren in de opleiding beoogt men de attitude van ‘een leven lang leren’ te faciliteren die nodig is om ons als individuele psychiater, maar ook als opleiding en professie als geheel, actief te blijven verhouden tot maatschappelijke en wetenschappelijke ontwikkelingen.24
In alle toekomstschetsen wordt er ten slotte aandacht besteed aan de professionele vorming van de psychiater, met name de adaptieve en reflectieve vaardigheid om de eigen expertise af te stemmen op andere epistemische perspectieven en de eigen professionele rol op een maatschappelijk verantwoorde en duurzame manier gestalte te (blijven) geven.
Literatuur
1 NvVP. De Psychiater: Medisch expert. Sociaal maatschappelijk betrokken. Professioneel. Landelijk Opleidingsplan voor de geneeskundige vervolgopleiding Psychiatrie. Utrecht: NVvP; 2022.
2 Espejo GD. Artificial intelligence: the next frontier in psychiatric treatment and education. Acad Psychiatry 2023; 47: 437-8.
3 Jovanović N, Podlesek A, Volpe U, e.a. Burnout syndrome among psychiatric trainees in 22 countries: Risk increased by long working hours, lack of supervision, and psychiatry not being first career choice. Eur Psychiatry 2016; 32: 34-41.
4 Tijdink J, Pattyn T, Mocking R, e.a. De Psychiater – thermometer II. De Jonge Psychiater; 2024. https://dejongepsychiater.nl/wp-content/uploads/2024/04/Psychiater-Thermometer_II_Rapport.pdf.
5 FMS. Advies Opleidingenstructuur medisch-specialistische vervolgopleidingen. FMS; 2023. https://demedischspecialist.nl/sites/default/files/2023-12/FMS_Adviesrapport_Opleidingenstructuur.pdf
6 Netten P, Van Bijsterveld A, Zaccai K, e.a. Opleiden, kan het anders? Een schets van de nieuwe opleidingsstructuur voor medisch specialisten. Ned Tijdschr Geneeskd 2023; 167: D7187.
7 Teheux L, Coolen EHAJ, Draaisma JMT, e.a. Intraprofessional workplace learning in postgraduate medical education: a scoping review. BMC Med Educ 2021; 21: 479.
8 College Geneeskundig Specialismen. Kaderbesluit CGS. Utrecht: Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst; 2019. www.knmg.nl/ik-ben-arts/cgs/regelgeving/specialismen
9 Edmondson AC. De onbevreesde organisatie. Amsterdam: Business Contact; 2019.
10 Ten Cate O, Scheele F. Competency-based postgraduate training: can we bridge the gap between theory and clinical practice? Acad Med 2007; 82: 542-7.
11 Haro JM, Ayuso-Mateos JL, Bitter I, e.a. ROAMER: roadmap for mental health research in Europe. Int J Methods Psychiatr Res 2014; 23(Suppl 1): 1-14.
12 Forsman AK, Wahlbeck K, Aaro LE, e.a. Research priorities for public mental health in Europe: Recommendations of the ROAMER project. Eur J Public Health 2015; 25: 249-54.
13 Bhugra D, Tasman A, Pathare S, e.a. The WPA-Lancet Psychiatry Commission on the Future of Psychiatry. Lancet Psychiatry 2017; 4: 775-818.
14 Bourgeois JA, Hategan A, Eppel AB. Psychiatry of the Future – 2030 and Beyond. Journal of Psychiatry Reform 2020; 8(6). https://journalofpsychiatryreform.com/2020/07/27/psychiatry-of-the-future-2030-and-beyond/
15 Blease C, Locher C, Leon-Carlyle M, e.a. Artificial intelligence and the future of psychiatry: qualitative findings from a global physician survey. Digit Health 2020; 6: 1-18.
16 Deschamps P, Schumann T. A new European Curriculum Framework for training and education CAP. Eur Child Adolesc Psychiatry 2022; 31: 1485-7.
17 Şeker A, Deschamps P. Crossing borders while in lockdown: reflections from the European Federation of Psychiatric Trainees virtual forum 2020. Eur Child Adolesc Psychiatry 2022; 31: 369-70.
18 IACAPAP. MOOC – Resources. https://iacapap.org/resources/mooc.html
19 Piot M-A, Dechartres A, Guerrier G, e.a. Effectiveness of simulation in psychiatry for initial and continuing training of healthcare professionals: protocol for a systematic review. BMJ Open 2018; 8: e021012.
20 Martin A, Weller I, Amsalem D, e.a. From learning psychiatry to becoming psychiatrists: a qualitative study of co-constructive patient simulation. Front Psychiatry 2020; 11: 616239.
21 Deschamps P, Jacobs B, Hansen AS, e.a. A global perspective on training in child and adolescent psychiatry. In: Rey J, Andres M, red. IACAPAP e-Textbook of child and adolescent mental health. https://iacapap.org/_Resources/Persistent/a5d122efc11a3c6e446b213901fb8cf50dcef309/J.15_A%20global%20perspective%20on%20training%20and%20education%20in%20CAP_final.pdf
22 Howe ER, Xu S. Transcultural teacher development within the dialectic of the global and local: Bridging gaps between East and West. Teach Teach Educ 2013; 36: 33-43.
23 Prosser M, Stephenson T, Mathur J, e.a. Reflective practice and transcultural psychiatry peer e-learning between Somaliland and the UK: a qualitative evaluation. BMC Med Educ 2021; 21: 58.
24 Pelgrim E, Hissink E, Bus L, e.a. Professionals’ adaptive expertise and adaptive performance in educational and workplace settings: an overview of reviews. Adv Health Sci Educ 2022; 27: 1245-63.
Auteurs
Derek Strijbos, opleider psychiatrie en psychiater, Dimence Groep, Zwolle; bijzonder hoogleraar Filosofie in de ggz, faculteit Filosofie, Theologie en Religiewetenschappen, Radboud Universiteit, Nijmegen.
Arjan Braam, psychiater, crisisdienst Utrecht en opleider psychiatrie, Altrecht Geestelijke Gezondheidszorg; bijzonder hoogleraar Levensbeschouwing en Psychiatrie, Universiteit voor Humanistiek, Utrecht; voorzitter plenaire visitatiecommissie psychiatrie.
Peter Deschamps, kinder- en jeugdpsychiater en opleider psychiatrie, Karakter, Ede; onderzoeker onderwijs en opleiding, Radboud Health Academy, Radboud UMC, Nijmegen.
Gerrit Glas, opleider psychiatrie en psychiater GGzE, Eindhoven; emeritus hoogleraar Dooyeweerd leerstoel (Vrije Universiteit) en Filosofie van de neurowetenschappen (Amsterdam UMC).
Ursula Klumpers, psychiater, decaan Parnassia Groep; coördinator professionele ontwikkeling Amsterdam UMC, locatie VUmc, Faculteit geneeskunde.
Correspondentie
Prof.dr. Derek Strijbos (d.strijbos@dimencegroep.nl).
Geen strijdige belangen gemeld.
Het artikel werd voor publicatie geaccepteerd op 19-8-2024.
Citeren
Tijdschr Psychiatr. 2025;67(2):110-114
